Wie werden Myome diagnostiziert ?
Der Arzt wird eine Untersuchung des kleinen Beckens durchführen, um nach einem Anhalt für Myome oder anderen Abnormalitäten zu suchen.
Die persönliche Krankengeschichte
Der Untersucher benötigt die kompletten Informationen über die medizinischen Ursachen, welche mit Blutungsstörungen einhergehen können.
Folgende Informationen sind hierbei wichtig:
- Existieren bereits andere Familienmitglieder mit Menstruations-beschwerden oder Blutungsstörungen? (welche bereits im Jugendalter mit überstarken Regelblutungen aufgefallen waren). Anzumerken ist, dass in einigen Fällen junge Frauen mit starken Regelblutungen diese nicht unbedingt angeben, gerade wenn sie in Familien aufwachsen in denen solche starken Blutungen als normal angesehen werden.
- Das Vorhandensein anderer gynäkologischer Gründe welche verstärkte Blutungen hervorrufen können. Frauen die ihren Gynäkologen aufsuchen wegen Menstruationsbeschwerden, verstärkten Blutungen, Schmerzen im Beckenbereich, oder beidem könnten evetuell eine zugrundeliegende Erkrankung haben, die abgeklärt werden muß.
- Auftreten bzw. Verteilung von Blutungen. (Wenn sie während der regulären Menstruation auftreten werden primär nicht hormonelle Behandlungen angestrebt. Bei irregulären Blutungen, d.h. Blutungen die zwischen den Regelblutungen, nach Geschlechtsverkehr auftreten oder mit Schmerzen im Becken oder prämenstruellen Schmerzen assoziiert sind, sind vom Arzt zunächst andere Umstände abzuklären, die diese Beschwerden verursachen können.)
- Regelmäßige Einnahme von Medikamenten (inklusive Vitamine und rezeptfreie Medikamente)
- Nahrungsmittel, inklusive Koffein- und Alkoholgenuß
- Gegenwärtiger oder früherer Gebrauch von Kontrazeptiva.
- Stressreiche Ereignisse.
- Sexualanamnese. (Hierbei ist es sehr wichtig, dass die Patientin dem behandelnden Arzt so viel Vertauen entgegen bringt, dass sie sexuelle Praktiken erwähnt, die gegebenenfalls risikoreich sein können.)
Ausschluß anderer Ursachen, die verstärkte Blutungen (Menorrhagien) hervorrufen
Nahezu jede Frau leidet im Laufe der reproduktiven Phase einmal unter verstärkten Blutungen (der medizinische Ausdruck ist Menorrhagien). Erhöhtes Gewicht, fortgeschrittenes Alter, höhere Anzahl von Schwangerschaften erhöhen die Wahrscheinlichkeiten für stärkere Blutungen als im Durchschnitt. In einigen Fällen bleiben die Ursachen für verstärkte Blutungen unbekannt, aber eine große Anzahl von Ursachen können Menorrhagien verursachen oder zumindest das Risiko erhöhen.
- Fehlgeburten. Ein einmaliger Fall einer starken Blutung, nach dem normalen Termin der Regelblutung kann auf eine Fehlgeburt hinweisen. Findet diese Blutung jedoch zum Termin der normalen Regelblutung statt, so kommt eine Fehlgeburt als Grund eher nicht in Frage.
- Späte Perioden oder bevorstehende Menopause. Diese Ereignisse verursachen gelegentlich Menorrhagien.
- Polypen der Gebärmutterschleimhaut. (Dabei handelt es sich um kleine gutartige Neubildungen)
- Kontrazeptiva. (Pille oder Spirale.)
- Gerinnungsstörungen, die zu einer herabgesetzten Gerinnbarkeit des Blutes führen, können starke Menstruationsblutungen verursachen. Nach verschiedenen Studien entstehen 10 bis 17% der Menorrhagien auf der Grundlage einer Gerinnungsstörung. Die Von Willebrand Erkrankung, eine vererbbare Störung, ist die häufigste Gerinnungsstörung. Viele Studien zeigen dass von diesem Problem mehr afrikanische Frauen aber weniger Kaukasien stammende Frauen betroffen sind. Andere seltener auftretende Erkrankungen, welche mit einer Verminderung der Blutplättchen oder bestimmter Gerinnungsfaktoren einhergehen, können ebenso als Ursache von Menorrhagien in Frage kommen. Die meisten Gerinnungsstörungen haben eine genetische Ursache. Junge Frauen die unter starken Blutungen leiden sollte man daraufhin abklären.
- Gebärmutterkrebs.
- Infektionen im Beckenbereich.
- Endometriose. (Hierbei handelt es sich um kleine Inseln versprengten Gebärmuttergewebes. In diesem Fall beobachtet man allerdings häufiger Schmerzen als Blutungen.)
- Adenomyosis. Davon spricht man wenn Drüsen der Gebärmutterschleimhaut in die Muskelschicht der Gebärmutter wachsen. Die resultierenden Symptome sind ähnlich wie bei Myomen (verstärkte und schmerzhafte Blutungen). Eine Studie zeigte das gleichzeitige Vorhandensein von Myomen in 62% der Fälle. Häufig betroffen sind Frauen mittleren Alters, die mehrere Kinder geboren haben.
- Eine Anzahl anderer Erkrankungen wie zum Beipiel Schilddrüsenerkrankungen, systemischer Lupus erythematodes, Diabetes, einige Krebserkrankungen und Chemotherapien sowie einige seltene Bluterkrankungen.
- Bestimmte Medikamente, eingeschlossen gerinnungshemmende sowie entzündungshemmende Medikamente.
- In vielen Fällen sind die Ursachen starker Blutungen nicht bekannt, grundlegende physiologische, also natürliche Faktoren könnten hier ursächlich sein, obwohl die Mechanismen noch nicht ausreichend geklärt sind.
Gebärmutterspiegelung
Hysteroskopie (Gebärmutterspiegelung) ist ein Verfahren, das genutzt wird um Myome, Polypen oder andere Ursachen einer Blutung abzuklären. Obwohl auch durch weniger invasive Methoden Gründe einer außergewöhnlichen uterinen Blutung bestimmt werden können, bietet die Hysteroskopie den Vorteil zusätzlich als chirurgische Maßnahme dienen zu können um submukoide Myome zu entfernen.
Hysteroskop

Für eine Hysteroskopie werden keine Schnitte gelegt. Benötigt wird lediglich eine längliche starre oder flexible Röhre, welche Hysteroskop genannt wird. Dieses wird über die Scheide durch den Gebärmutterhals eingeführt um die Gebärmutter zu erreichen. Eine Fieberoptik und eine kleine Kamera ermöglichen dem Untersucher die Gebärmutterhöhle zu beurteilen. Die Gebärmutter wird dabei entweder mit einer Elektroytlösung oder Kohlendioxid gefüllt um die Sichtverhältnisse zu verbessern. Danach kann es zu leichten krampfartigen Beschwerden kommen.
Hysteroskopischer Blick auf Myome
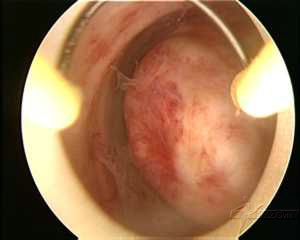
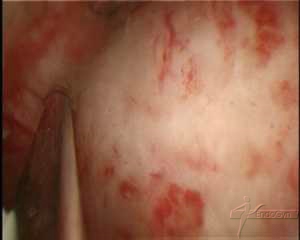
BILDGEBENDE VERFAHREN
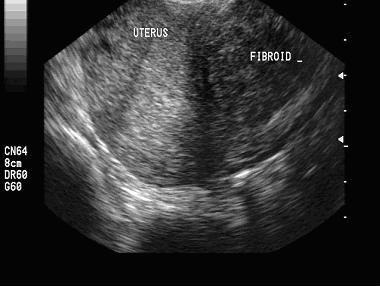
Ultraschall und Sonohysterografie.
Ultraschall ist das Standardverfahren zur Untersuchung der Gebärmutter sowie der Eierstöcke und ermöglicht die Darstellung von Myomen, Eierstockzysten und Tumoren sowie Einengungen im Bereich der Harnwege. Hierbei werden Ultraschallwellen genutzt um ein Bild der Organe zu erzeugen. Ein Risiko geht von diesem Untersuchungsverfahren nicht aus und kann lediglich ein geringes Maß an Unbehagen für die Patientin beinhalten.
Eine Ultraschalluntersuchung während des ersten Arztbesuches, nachdem Symptome wie ungewöhnliche Blutung oder Krämpfe aufgetreten sind, oder wenn ein ungewöhnlicher Tastbefund vorliegt, kann hilfreich sein die Diagnose eines Myoms zu stellen.
Vaginal durchgeführter Ultraschall dauert nur ein paar Minuten, ist nur wenig unangenehm und verschafft schnell nicht zu unterschätzende Informationen. Eine Ultraschalluntersuchung kann helfen die Anzahl und die Lage der Myome zu bestimmen sowie eine Größenbestimmung durchzuführen und auch diese über einen längeren Zeitraum zu beobachten.
Transvaginale Sonohysterographie nutzt Ultraschall kombiniert mit einer Elektrolytlösung, die in die Gebärmutterhöhle eingebracht wurde um die Sichtverhältnisse während der Untersuchung zu verbessern. Deswegen ist diese Methode geeignet um unklare Befunde, die während der vaginalen Sonographie erhoben wurden, besser zu beurteilen. Einige Experten gehen davon aus, dass diese Methode vorwiegend für die Diagnostik von Blutungsstörungen genutzt werden sollte.
Magnetresonanztomographie. Die Magnetresonanztomographie (MRT) ermöglicht eine bessere Darstellung von Myomen, die ursächlich für Blutungen sein können, es handelt sich hierbei jedoch um ein sehr teures und zeitaufwändiges Verfahren, welches normalerweise nicht nötig ist.
Behandlung von Myomen
Die wichtigste Frage, die man sich in diesem Zusammenhang stellen muss, ist
„ Müssen Myome überhaupt behandelt werden?“
Die größte Anzahl von Myomen wächst während eine Frau älter wird mit der Tendenz nach der Menopause wieder zu schrumpfen.
Die meisten Myome bedürfen keiner Behandlung. Myome hingegen die Symptome verursachen bedürfen offensichtlich einer Behandlung.
Ihr behandelnder Gynäkologe wird ihre Umstände evaluieren und eine Empfehlung aussprechen basierend auf folgenden Aspekten:
- die Menge des Blutverlustes und die Schmerzstärke während der Menstruation.
- die Wachstumsrate des Myoms
- kein Vorliegen einer Krebserkrankung
- ihr Alter, die gesundheitlichen Konditionen sowie ihren Kinderwunsch
Myome können medikamentös, chirurgisch oder in Ausnahmefällen und speziellen Konditionen durch Verfahren, wie z.B. die Embolisation, behandelt werden.
Medikamentöse Behandlung
Zur Zeit gibt es keine Medikamente, die eine dauerhafte Schrumpfung der Myome bewirken können.
Weil das Myomwachstum die Tendenz zeigt nach der Menopause zu stoppen, bzw. abzunehmen, spielen die Reproduktionshormone- Östrogen, Progesteron oder beide – eine kritische Rolle in dem Fortbestehen eines Myoms.
Daher nutzt man einige Substanzen, die eines dieser Hormone blocken, um schwere Myome mit einigem Erfolg zu behandeln.
Kontrazeptiva
Einige kürzlich durchgeführte Studien mit neueren niedrig dosierten oralen Kontrazeptiva lassen vermuten, dass sich diese protektiv auswirken oder sogar das Myomrisiko verringern. Allerdings ist nicht klar, ob oder wie sie bei Frauen mit bereits bestehenden Myomen angewandt werden sollen.
Eine neue Form der Spirale Levonorgestrel Intrauterin System (LNG IUS genannt), stellt ein sehr gutes Kontrazeptivum dar, welches gleichzeitig hilft Uterusblutungen zu verringern, selbst bei Frauen mit Myomen, obwohl anscheinend nur mit sehr geringen Auswirkungen auf die Myome selbst.
Progesteron (entweder natürliches oder synthetisches) ist hilfreich bei Patientinnen, die sicher durch eine ungebremste Östrogenproduktion verursachte starke Blutungen haben. Einige können hilfreich sein für Frauen mit durch Myome ausgelösten Blutungen , wobei bisher noch nicht klar ist welche.
GnRH Agonisten
Gonadotropin Releasing Hormon (GnRH) blockiert die Freisetzung der Reproduktionshormone LH (Luteinisierendes Hormon) und FSH (Follikel stimulierendes Hormon).
Als Effekt stoppen die Eierstöcke den Eisprung und stellen die Östrogenproduktion ein. GnRH Agonisten beinhalten Substanzen wie Goserelin (Zoladex), Buserelin, monatliche Injektionen von Leuprolid (Lupron Depot) und Nafarelin (Synarel) als Nasenspray.
Solche Präparate können alleine oder als Vorbereitung für weitere Behandlungen genutzt werden.
Sie können in folgenden Situationen angewandt werden :
- Als präoperative Behandlungsmöglichkeit drei oder vier Monate vor der Gebärmutteroperation. Die Anwendung von GnRH Agonisten in solchen Fällen reduziert die Myomgröße und das Uterusvolumen, hilft eine eventuell bestehende Anämie aufgrund von Blutverlust zu korrigieren, reduziert den Blutverlust während der Operation und vermindert die Dauer des Krankenhausaufenthaltes.
- Bei Frauen mit Myomen, die sich der Menopause nähern. Hier müssen sie nur eine kurze Zeit gegeben werden.
- Möglicherweise hilfreich, um die Fruchtbarkeit zu verbessern. Hierbei ist es wichtig anzumerken, dass Frauen nicht versuchen sollten während der Einnahme dieser Medikamente schwanger zu werden, da hieraus ein erhöhtes Risiko für Geburtsschäden resultieren kann.
Während GnRH Agonisten zwar die Größe der Myome um 30 – 90 % der Originalgröße vermindern können, haben sie doch bestimmte Einschränkungen:
- Sie sind keine permanenten Heilmittel und das Myomwachstum setzt nach Absetzen der Medikamente wieder ein.
- Sie können nicht oral eingenommen werden.
- Sie sind teuer.
- Eine lange Einnahme GnRH Agonisten hat nachteilige Auswirkungen auf die Knochendichte.
Vor Einnahme dieser Medikamente sollte sich der behandelnde Arzt sicher sein, dass zur Zeit keine anderen komplizierenden Umstände vorliegen, insbesondere kein Leiomyosarkom (keine bösartige Erkrankung). In diesem Fall könnte die Einnahme die Behandlung der Krebserkrankung verzögern und schwerwiegende Komplikationen verursachen.
Allgemein vorkommende Nebenwirkungen (die in manchen Fällen schwerwiegend sein können) beinhalten Menopausen ähnliche Symptome wie Hitzewallungen, Nachtschweiß, Veränderungen der Vaginalflora , Gewichtsänderungen sowie Depressionen. Die Stärke der Nebenwirkungen variiert abhängig von dem jeweiligen GnRH Agonisten. So können sie zum Beispiel stärker sein unter der Einnahme von Leuprolid und auch nach Einnahmestopp noch anhalten.
Von größtem Interesse ist möglicherweise die Entwicklung einer Osteoporose durch Östrogenmangel. Daher sollten GnRH Agonisten nicht länger als 6 Monate eingenommen werden.
Eine alleinige GnRH Behandlung verhindert keine Schwangerschaft. Darüberhinaus besteht sogar das Risiko von Komplikationen im Falle einer eintretenden Schwangerschaft während der Einnahme von GnRH Agonisten. Daher sollten Patientinnen in solchen Fällen zusätzlich unter der Therapie nicht hormonelle Verhütungsmethoden nutzen wie zum Beispiel ein Diaphragma oder Kondome.
Antiprogesterone
Gestrinon.
Antiprogesterone sind vielversprechende Substanzen zur Behandlung von Myomen. Gestrinon hat gezeigt, dass es das Uterusvolumen reduzieren sowie zu einem Blutungsstopp führen kann. Zusätzlich scheinen diese Wirkungen von Dauer zu sein.
Nachteilige Effekte von Gestrinon beinhalten männliche Hormonwirkungen wie Akne und möglicherweise die Entwicklung eines zu hohen Cholesterinspiegels.
Mifepriston.
Diese Substanz ist ein Antiprogesteron, das in manchen Studien eine Größenreduktion der Myome bewirkt hat.
Wann ist eine OP bei Myomen notwendig ?
Eine Operation ist die beste Strategie, wenn nicht-chirurgische Behandlungsmöglichkeiten die Symptome nicht lindern können.
Eine Operation ist in einer Anzahl von Faktoren indiziert:
Schwer behandelbare Nebenwirkungen.
Eine Operation wird notwendig, wenn Myome Stress und schwer behandelbare Symptome verursachen, die durch nicht-chirurgische Behandlungsmöglichkeiten nicht zu beseitigen sind.
Vorausgesetzt, dass die Symptome nicht ernsthaft die Gesundheit oder das Leben gefährden, sollte jede Frau alleine, basierend auf Faktoren (wie z.B. Kinderwunsch), die sie selbst für wichtig erachtet, entscheiden .
Myomwachstum
Schnell wachsenden Myomen kann eine Krebserkrankung zu Grunde liegen (Leiomyosarkome), die ausgeschlossen werden muss. Bei postmenopausalen Frauen sind selbst langsam wachsende Myome karzinomverdächtig.
Es ist anzumerken, dass viele Gebärmutterentfernungen (Hysterektomien) unnötigerweise, aufgrund nicht bösartiger Myome, durchgeführt wurden, die als suspekt vor der Operation angesehen wurden.
Jede Patientin sollte sicher sein, dass die Diagnostik so gründlich wie möglich erfolgt ist, wenn sie vermeiden will, dass eine unnötige Hysterektomie durchgeführt wird.
Schwere Anämie durch starke Blutungen.
Wenn eine Eisensubstitution oder eine GnRH Agonisten Therapie die Anämie und Blutungen nicht beseitigen, kann eine große Operation notwendig werden (Myomentfernung oder Gebärmutterentfernung).
Harnleiterverengung.
Große Myome üben manchmal Druck auf die Ureteren aus ( die Harnleiter, die von jeder Niere zur Blase ziehen), hierbei kann es zu einer Entleerungsstörung von Urin in die Blase kommen. Da hieraus eine bleibende Schädigung der Nieren entstehen kann, ist eine Operaiton indiziert.
Operationsmöglichkeiten bei Myomen
GEBÄRMUTTERENTFERNUNG.
Dieses Verfahren beinhaltet die operative Entfernung der Gebärmutter und wird oft durch eine gleichzeitige Oophorektomie (Entfernung der Eierstöcke) begleitet. Mit dieser Behandlung kann die Fruchtbarkeit nicht erhalten werden.
Es gibt für viele Frauen, selbst für solche mit großen Myomen, andere Möglichkeiten. Daher sollten alle vorhandenen Optionen mit dem behandelnden Arzt besprochen werden.
MYOMENTFERNUNG
Die operative Myomentfernung beinhaltet nur die Entfernung eines oder mehrerer Myome.
Die Durchführung ist mit Hilfe eine Laparotomie möglich (ein Verfahren mit einem großen Bauchschnitt) oder mit weniger invasiven Methoden wie einer Laparoskopie (Bauchspiegelung) oder einer Hysteroskopie (Gebärmutterspiegelung).
In solchen Fällen kann eine Erhaltung der Fruchtbarkeit, im Gegensatz zur Hysterektomie, möglich sein.
ANDERE VORGEHENSWEISEN
Endometriumsabtragung (Zerstörung der Uterusschleimhaut) kann bei Frauen mit kleinen Myomen und starken Blutungen eine Möglichkeit darstellen.
Andere Verfahren beinhalten eine Myolyse oder die Embolisation einer Uterusarterie, diese stellen Techniken dar, die die Blutzufuhr der Myome unterbrechen.
Jede Option sollte von Patientinnen mit ihrem Arzt besprochen werden. Sich für eine Operation zu entscheiden ist abhängig von der Lokalisation, der Größe, der Anzahl der Myome und der Erfahrung des Arztes.
Was ist eine Myomektomie ?
Eine Myomektomie ist eine chirurgische Entfernung der Myome allein, wobei die Gebärmutter nicht beschädigt wird, so dass häufig die Fruchtbarkeit bestehen bleibt.
Eine Myomentfernung kann auch helfen ungewöhnliche Blutungen, die durch Myome verursacht werden, zu regulieren.
Nicht jede Frau ist eine geeignete Kandidatin für eine Myomentfernung. Wenn zu viele Myome vorliegen, kann die Myomentfernung durch einen gesteigerten Blutverlust verkompliziert werden. Wird eine Krebserkrankung festgestellt, so kann die Umwandlung in eine vollständige Gebärmutterentfernung notwendig sein.
Um eine Myomentfernung durchzuführen, stehen dem Chirurgen folgende Methoden zur Wahl: eine Laparotomie ( ein großer Bauchschnitt mit Eröffnung des Bauchraumes) oder weniger invasive Methoden (Hysteroskopie (Gebärmutterspiegelung) oder Laparoskopie (Bauchhöhlenspiegelung)).
Laparotomie.
Die Laparotomie benutzt einen großen Bauchschnitt und konventionelle Chirurgie.
Man nutzt sie zur Operation sehr großer oder vieler subseröser oder intramuraler Myome (gewöhnlich größer als 10cm) oder bei Krebsverdacht.
Nutzt man diese Methode, so kann der Arzt die Myome tasten, zum Teil auch in der Gebärmutterwand gelegene, die einer Laparoskopie oder Hysteroskopie entgehen können.
Nach der Myomentfernung stellt die Rekonstruktion der Uteruswand, sowohl in der Laparotomie als auch in der Laparoskopie, einen kritischen Punkt dar, um eine Blutung oder eine Infektion zu vermeiden.
Während die Rekonvaleszenz bei der Laparoskopie oder der Hysteroskopie weniger als eine Woche beträgt, so muss man nach einer Standardmyomentfernung nach einem Bauchschnitt mit einem Zeitraum von sechs bis acht Wochen rechnen.
Hierbei besteht auch ein höheres Risiko, dass sich Verwachsungen bilden sowie ein höherer Blutverlust unter der Operation auftritt als mit weniger invasiven Techniken, was von Bedeutung ist für Frauen, die ihre Fruchtbarkeit erhalten wollen.
Hysteroskopische Myomentfernung.
Eine hysteroskopische Myomentfernung kommt für unter der Schleimhaut gelegene Myome in der Uterushöhle in Frage.
Mit dieser Technik werden die Myome mit einem Instrument, welches sich hysteroskopisches Resektoskop nennt, entfernt, welches über die Scheide und den Gebärmutterhals in die Gebärmutterhöhle vorgeführt wird.
Mit einer Elektroschlinge wird dann das Myom abgetragen.
TECHNIK DER HYSTEROSKOPISCHEN MYOMENTFERNUNG
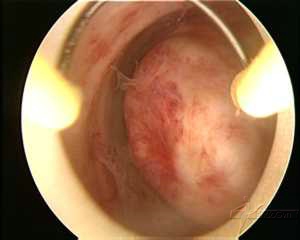
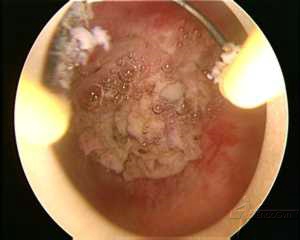

Laparoskopische Myomentfernung.
Eine Laparoskopie (Bauchspiegelung) benötigt nur sehr kleine Bauchschnitte.
Wie bei der Hysteroskopie (Gebärmutterspiegelung) wird ein dünner Trokar eingeführt, der die chirurgischen Instrumente und die Kamera enthält.
In Klinken mit sehr großer Erfahrung ist die Laparoskopie ein Verfahren mit geringeren Komplikationen, einem kürzeren Krankenhausaufenthalt sowie geringeren Kosten im Vergleich zur Laparotomie.
Gaslos Lift-laparoskopische Myomentfernung
Hierbei handelt es sich um unsere Spezialtechnik, wobei die laparoskopische Myomentfernung ohne das Einbringen eines Gases (CO2) durchgeführt wird.
Für weitere Informationen bezüglich unserer Technik und der Ergebnisse sehen Sie bitte unter Strategie und Atlas.
Komplikationen und postoperative Faktoren.
Jede Vorgehensweise zur Myomentfernung ist sehr komplex.
Um das Operationsrisiko zu mindern, sollten Patientinnen sich einen Chirurgen suchen, der auf dem Gebiet der Myomentfernung sehr erfahren ist.
Komplikationen, die während einer Myomentfernung unabhängig vom Verfahren auftreten können sind:
- Ausgedehnter Blutverlust (größere Wahrscheinlichkeit bei einer Laparotomie
- Gebärmuttermuskelschwäche und Ruptur während einer Schwangerschaft.
- Spätere Entwicklung von Narbengewebe (Adhäsionen genannt). Häufigeres Auftreten nach einer Laparotomie.
- Infektionen.
- Schädigung der Eingeweide oder der Blase (häufigeres Auftreten bei einer Laparotomie).
Schwangerschaft nach einer Myomentfernung.
- Studien zeigen, dass eine Schwangerschaft in mehr als der Hälfte der betroffenen Frauen nach dem Eingriff wieder möglich ist.
- Die besten Chancen die Fruchtbarkeit aufrecht zu erhalten, haben Patientinnen mit gestielten und oberflächlichen serösen Myomen (gestielte Myome, die außerhalb der Gebärmutteroberfläche wachsen).
- Frauen mit tiefliegenden Myomen in der Gebärmutterwand haben ein höheres Risiko nach der Myomentfernung unfruchtbar zu sein.
- Es sollte angemerkt werden, dass obwohl in Studien von einer Schwangerschaftsrate von 40 – 58% nach einer Myomentfernung die Rede ist, nur ein Viertel der Frauen ihre Kinder auch bis zum Termin austragen.
- Frauen, die nach einer Myomentfernung schwanger werden, haben ein erhöhtes Risiko über einen Kaiserschnitt entbunden zu werden oder eine Fehlgeburt zu erleiden.
Myomrezidive und mehrmalige Operationen
- Die Rezidivrate für erneutes Myomwachstum nach einer Myomentfernung ist hoch.
- Zwischen 11 und 26 % der Patientinnen entwickeln Myomrezidive, die so schwerwiegend sind, dass sie eine zusätzliche Behandlung benötigen.
Wann ist eine Gebärmutterentfernung bei Myomen notwendig?
In einigen Fällen ist eine Hysterektomie (Gebärmutterentfernung) notwendig. Bei diesem Verfahren wird der gesamte Uterus (Gebärmutter) entfernt.
Eine Hysterektomie (Gebärmutterentfernung) kann auf den folgenden Wegen durchgeführt werden
- Vaginale Hysterektomie :
Kann schwierig sein in Fällen mit großen Myomen.
- Abdominelle Hysterektomie :
Diese bringt einen großen Bauchschnitt mit sich durch den die Gebärmutter entfernt wird. Die Patientin bleibt für bis zu einer Woche im Krankenhaus und behält eine realtiv große Narbe auf dem Bauch zurück.
- Laparoskopische Hysterektomie :
Es wird ein kleiner Bauchschnitt gemacht und ein Laparoskop wird eingeführt und die Gebärmutter mithilfe spezieller Instrumente entfernt.
- GASLOSE LIFT-LAPAROSKOPISCHE HYSTEREKTOMIE :
Das gleiche Verfahren wie zuvor beschrieben, nur ohne die Nutzung von Gas. Hierbei ist nur eine sehr kurze Aufenthaltszeit im Krankenhaus notwendig und die Patientin ist schnell wieder zu Hause.
Informieren Sie sich über weitere Details auf der Seite „unsere Strategie“
Bevor Sie sich einer Myomentfernung oder einer Gebärmutterentfernung unterziehen, erhalten Sie möglicherweise für 2 bis 3 Monate Medikamente um die Myome zu verkleinern. Dies ermöglicht eine leichtere Operationsdurchführung.
Wenn Sie sich dicht vor der Menopause befinden, so kann Ihr behandelnder Arzt Ihnen diese Medikamente verschreiben bis Sie in der Menopause sind, so dass eventuell keine Operation notwendig wird. Dieser Punkt ist besonders wichtig, falls ein chirurgischer Eingriff für Sie ein Risiko darstellt aufgrund eines oder mehrerer anderer medizinischer Probleme, die vielleicht vorliegen.
Neue Methoden der der Myombehandlung
MYOMZERSTÖRUNG
- Eine neue Vorgehensweise ist die Blutzufuhr der Myome abzuchneiden, anstatt sie zu entfernen.
- Dieses Vorgehen bezeichnet man als Myolyse, sie wird mithilfe eines Laparoskops durchgeführt.
- Bei diesem Verfahren wird ein Laser oder im allgemeinen eine stromgebende Vorrichtung durch ein Laparoskop in dem Myom plaziert und somit das Myom oder die Blutgefäße, die das Myom versorgen, verödet.
- Das abgestorbene Gewebe wird dann nach und nach durch Narbengewebe ersetzt.
- Es gibt verschiedene Nachteile dieser Methode. Da kein Material aus dem Myom für eine Biopsie in ein Labor eingeschickt wird, kann in seltenen Fällen eine Krebserkrankung nicht diagnostiziert werden.
- Häufiger entstehen Adhäsionen (Verwachsungen zwischen der Gebärmutter und anderen Organen), die spätere Probleme verursachen können.
Wie bei jeder neuen Methode gibt es keine Langzeitstudien zu späteren Komplikationen.
EMBOLISATION DER UTERUSARTERIE
- Die Embolisation der Uterusarterie stellt die neueste Behandlungsmethode eines Myoms dar.
- Bei diesem Verfahren wird ein kleiner Katheter in eine Leistenarterie plaziert und von hier in die blutversorgenden Gefäße des Myoms dirigiert.
- Kleine Polyacrylpartikel werden dann über den Katheter injiziert, um die entsprechenden Arterien zu blockieren.
- Dadurch kommt es zu einer Schrumpfung der Myome, durch den hierbei entstehenden Schmerz müssen für eine kurze Zeit nach der Behandlung Schmerzmedikamente eingenommen werden.
- Es ist wichtig nach Ärzten zu suchen, die über ein gutes Wissen in beiden Methoden, der Embolisation und der traditionellen Methode verfügen, bevor man sich für die Behandlung entscheidet.
- Zusätzlich ist es wichtig zu wissen, dass nach einer Embolisation eine Schwangerschaft nicht zu empfehlen ist, und dass eine signifikante Veränderung der Uterusschleimhaut entsteht, die Implantationsanomalien, mögliche Fehlgeburten oder eine lange anhaltende Unfruchtbarkeit bedingen kann.
- Die Schmerzen nach einer Arterienembolisation können manchmal stärker sein als nach einer Myomoperation
- Die Kosten der Myomembolisation werden von den Krankenkassen übernommen
Siehe auch hier: www.Myomembolisation.com
Magnetresonanztomographie-gesteuerte fokussierte Ultraschalltherapie (MRgFUS)
Die MRgFUS ist ein neues Verfahren, welches erst seit ca. 2002 angewendet wird. Mit hochenergetischem Ultraschall werden unter Kernspintomographie Myomzellen zerstört, indem im Myom lokal durch Ultraschallwellen eine Temperatur von 60 bis 80 Grad Celsius erzeugt wird und das Myom eingeschmolzen und zerstört wird. Nachfolgend schrumpft das Myom. Das abgestorbene Gewebe soll laut Angabe der Befürworter angeblich vom Immunsystem abgebaut werden.
Ob es tatsächlich so ist, wird man nach einer längeren Anwendungsphase herausfinden. Grundsätzlich ist vorstellbar, dass ähnlich, wie bei der Myomembolisation das abgestorbene Gewebe in dem Gebärmutterkörper verbleibt und letztlich später eine Gebärmutterentfernung notwendig wird.
Da es sich um ein neues und nicht abschliessend untersuchtes Verfahren handelt, wird es nicht von allen Krankenkassen übernommen.
